1) Pomoć pri „izvlačenju“ iz jajne ovojnice (Assisted Hatching)
Izostanak trudnoće može, između ostalog, biti uzrokovan i jednom prečvrstom ovojnicom jajne ćelije („Zona hardening“).
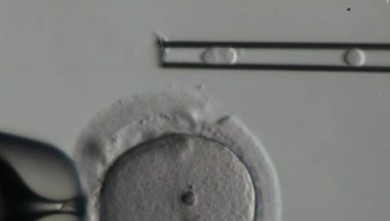
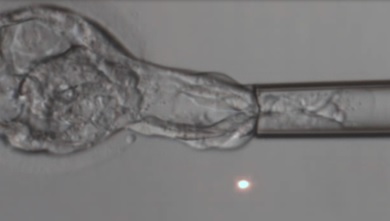
Mi kontrolišemo jajčanu ovojnicu i možemo, ukoliko je to potrebno, kroz stvaranje jednog otvora (mjesto na kome ovojnica treba da popusti) potpomoći “izvlačenju” embrija iz jajčane ovojnice = „assisted hatching“ (AHA).
Slijedeće Pacijentice mogu profitirati od Assisted Hatching-a:
Starije od 37 godina
- Sa povišenim vrijednostima hormona FSH na početku liječenja
- Sa oslabljenim kvalitetom embriona
- Sa embrionima koji imaju zadebljalu ovojnicu (takozvana zona pellucida)
- Sa prethodnim pokušajima, koji nisu doveli do cilja
Pomoć pri “izvlačenju” može se ostvariti putem raznih tehnika:
- Mehanička pomoć pri “izvlačenju” putem mikromanipulacije staklenom iglom
- „varenje“ ovojnice jajne ćelije sa kiselinom (Thyrodski rastvor)
- Laserska pomoć pri “izvlačenju”
- pomoću laserskih zraka u direktnom kontaktu
- pomoću uvezanog laserskog svjetla provedenog kroz mikroskopske leće
2) Nidacijska šprica (Einnistungsspritze)
Bitnu ulogu u procesu nidacije igraju hormoni. Pokazalo se da davanje jednog centralnog hormona iz Hipotalamusa, u vrijeme nidacije, povećava šansu za nastajanje trudnoće. Mi smo zato davanje nidacijske šprice, kao prvi institut, uveli u našu rutinsku terapiju. Taj GnRH hormon si pacijentice daju same ujutro, šestog dana nakon vađenja jajnih ćelija, u obliku jednostavne subkutane šprice.
Pacijenticama koje su imale jako puno jajnih ćelija, prijeti opasnost od takozvane hiperstimulacije, koju ova šprica može dodatno da pogorša. To je kolektiv pacijentica, kojima ne preporučujemo nidacijsku špricu.
3) Nidacijska kiretaža (Einnistungscurettage)
Mnogobrojne internacionalne studije pokazuju, da jedna minimalna kiretaža sluznice materice, u ciklusu prije same terapije, povećava ratu trudnoća. Ova mini kiretaža se obično radi oko 14. dana ciklusa, prije samog starta hormonske stimulacije za IVF. Iako nakon mini kiretaže uslijedi sasvim normalno menstruacijsko krvarenje, dejstvo traje i u stimulacijskom ciklusu, koji slijedi nakon mini kiretaže.
Nidacijska kiretaža se ne može porediti sa standardnom kiretažom, jer se pri nidacijskoj kiretaži zagrebe samo jedan mali djelić sluznice u materici. Za pacijentice su bolovi jedva osjetni i uporedivi sa bolovima kod uzimanja PAP-brisa. Ipak, nidacijsku kiretažu ne nudimo kao standardni postupak svim, nego samo pacijenticama sa problemima i poteškoćama pri nidaciji. Razlog tomu je da se radi o iako malom, ipak operativnom zahvatu, od kojeg samo određene pacijentice profitiraju.
4) Lijepak za embrione (Embryoglue)
„Lijepak za embrione“ je zapravo jedan specijalni medijum za transfer embriona, koji treba da im olakša prihvatanje za zid materice. Konzistencija „lijepka za embrione“ slična je konzistenciji tečnosti, koju luči sluznica materice te sadrži jedan jako bitan sastojak, Hialuron. Ovaj medijum se obavije kao zaštita oko embriona, a svojom ljepljivošću olakšava ostvarivanje kontakta između embriona i sluznice materice.
Kako bi na vlastitom kolektivu pacijentica potvrdili svjetska iskustva uradili smo i vlastitu studiju sa 114 pacijentica. U studiji su učestvovale pacijentice, koje su imale više bezuspješnih pokušaja ili slabiji kvalitet embriona. Kao rezultat ove studije možemo „lijepak za embrione“ preporučiti pacijenticama:
- Starijim od 35 godina sa najmanje 2 pokušaja, pri kojima nije došlo do nidacije
- Parovima sa slabijim kvalitetom embriona, neovisno o starosti žene
TREPS / PRP – je metoda koja može pomoći kod:
- izostanka nidacije
- spontanih pobaćaja
- adenomiose
- Ashermann sindroma ili
- pretanke sluznice materice
- hroničnih upala materice
Ispiranje materice sa koncentratom vaših krvnih pločica u plazmi PRP (platelet-rich plasma) je jedna inovativna metoda u okviru vantjelesne oplodnje. Iz vlastite krvi od pacijentice se napravi koncentrat trombozita (krvnih pločica) i krvne plazme.
Trombociti se proizvode u koštanoj srži i igrjau bitnu ulogu pri zgrušavanju krvi i zarastanju rana. Stoga posjeduju veliki broj faktora zaduženih za rast tkiva. Tehnika liječenja koncentratom vlastitih trombocita i plazme se u medicini već duže vremena koristi kod problema sa zglobovima, zarastanjem kostiju, problemima sa hrskavičnim tkivom kao i u plastičnoj hirurgiji.
U okviru PRP ili TREPS metode na našem institutu se pacijentici izvadi krv (otprilike 20 ml) nakon čega slijedi priprema od 2 sata. Krvna plazma i viskoko koncentrovani trombociti, koje smo dobili iz vaše krvi mogu nakon toga biti nježno ubrizgani u vašu matericu, gdje odmah počinju da ljekovito djeluju.
6) ERA-Test (Određivanje implantacijskog prozora)
Jedan od bitnih preduslova za primanje embriona (implantaciju) je prihvatljivost endometrijuma (sluznice u materici). Embrio se zapravo samo u jednom kratkom vremenskom priodu može primiti u materici, i to je najčešće između 19. i 21. dana ciklusa (5-7 dana nakon ovulacije). Ovaj vremenski period zato nazivamo „implantacijski prozor“.
Kod 25% pacijentica, sa problemima u nidaciji posmatramo jedan takozvani, pomjereni implantacijski period. Dijagnostika je moguća pomoću ERA testa (ERA= Endometrial Receptivity Array). Na osnovu ovog testa moguće je ustanoviti odstupanja od prosječnog implantacijskog perioda i sprovesti embriotransfer u povoljnijem trenutku, te povećati ratu trudnoća.
Da bi se uradila ERA dijagnostika potrebna je jedna minimalna biopsija tkiva sluznice, za vrijeme predviđenog embriotransfera, pomoću jednog tankog katetera.
Rezultati ERA Testa
Ukoliko je endometrijum „receptivan“, to znači, da je sluznica materice u tom periodu sposobna da prihvati embrio. Transfer embriona može u naradnom ciklusu biti urađen u ovom periodu.
Ukoliko endometrijum „nije receptivan“, to znači da je implantacijski period pomjeren. U tom slučaju je potrebno pomoću daljih biopsija ustanoviti, kada je zapravo vaš individualni idealan trenutak za transfer embriona.
Kod IVF postupka može izostati uspjeh ukoliko sluznica materice nema odgovarajući kvalitet (dabljina, slojevitost, sposobnost prihvatanja oplođene jajne ćelije). Studije iz Amerike pokazuju da „G-CSF“ optimalno potpomaže nidaciju i opstajanje trudnoće. Pokazalo se da ispiranje materice sa G-CSF pomaže izgradnji i pripremi sluznice te doprinosi većoj rati nidacija.
Mi smo od 2011 godine etablirali ovu metodu, kao prvi laboratorij u Evropi i nudimo je parovima, kod kojih i pored većeg broja transfera nije došlo do nidacije. Primjenu Fertigrow-a preporučujemo kod slijedećih indikacija:
- Nedovoljna debljina endometrijuma (sluznice u materici) < 6-7 mm, kod više pokušaja
- Stanje poslije više kiretaža nakon ranih i kasnih pobačaja
- Izostanak nidacije kod najmanje 2 prethodna pokušaja
- Kod pacijentica sa Ashreman sindromom
- Kada ostale metode nisu dovele do poboljšanja (npr. terapija Estrogenima)
Fertigrow se pomoću tankog katetera ušprica u matericu za vrijeme vađenja jajnih ćelija. Postupak je vrlo jednostavan, bezbolan i ne zahtijeva nikakve dodatne termine.
Kod pacijenata kod kojih se pri imunološkom pregledu pokaže povećan broj takozvanih „ćelija ubica“ Intralipid predstavlja vrlo obećavajuću modernu terapijsku opciju. Intralipid je jedna emulzija pripremljena na biljnoj osnovi od zrna soje. Daje se u obliku intravenozne infuzije i poznata je iz oblasti hirurgije, gdje se već godinama rutinski uspješno primjenjuje kod pacijenata, nakon operativnih zahvata. Intralipid smanjuje aktivnost prirodnih ćelija ubica. U mnogobrojnim studijama se pokazalo da se pomoću ove terapije povećava ne samo rata trudnoća nego i broj poroda, što je na kraju ono najbitnije.
Kada se preporučuje intralipid u okviru IVF-a?
- Povečan broj prirodnih ćelija ubica
- Ponavljajući pobačaji i takozvane „biohemijske trudnoće“ bez poznatog uzroka
- Autoimuna oboljenja npr. štitnjače Hashimoto (Hašimoto) tireoidizam
- Problemi sa zgrušavanjem krvi
Pravo vrijeme/ broj potrebnih infuzija
Intralipid ne djeluje odmah pa je potrebno, da se prva infuzija primi već u ciklusu prije IVF postupka, a druga, na dan vađenja jajnih ćelija. U mnogobrojnim studijama se pokazalo, da kod 99% pacijentica prirodne ćelije ubice bivaju suzbijene jednu sedmicu nakon 2. infuzije. U slučaju trudnoće, terapija se može nastaviti sa redovnim infuzijama u razmaku od 4 sedmice, do 12. sedmice trudnoće.
9) Ispiranje materice sa seminalnom plazmom (SPS)
Studije su pokazale, da postoji pozitivno dejstvo određenih sastojaka ejakulata na primanje embriona u materici i nastanak trudnoće. U tu svrhu se jedan dio ejakulata – seminalna plazma oslobođena od ćelijskih dijelova – pomoću tankog katetera ušprica u matericu neposredno nakon vađenja jajnih ćelija. Mi smo u saradnji sa našim centrima u inostranstvu primijetili porast rate trudnoća kod primjene ove metode i preporučujemo je parovima, kod kojih i pored više transfera, nije došlo do nidacije i trudnoće. Do sada nismo posmatrali nikakve komplikacije u okviru ove metode. Blage upalne reakcije sluznice materice ne mogu u potpunosti biti isključene, ali najčešće protiču bez ikakvih tegoba.
VAŽNO: Ova metoda je preporučljiva samo parovima, kod kojih postoji dobar kvalitet embriona. Ona ne pomaže ukoliko je već u prethodnim pokušajima bilo primijećeno, da se embrioni ne razvijaju adekvatno, te ako je broj jajnih ćelija i embriona ukupno jako malen.
10) Ispiranje materice hormonom trudnoće (hCG-Spülung)
Prethodne studije kao i jedna aktuelna studija pokazuju porast rate trudnoća, ukoliko se sprovede ispiranje materice sa hormonom trudnoće, neposredno nakon vađenja jajnih ćelija.
Dejstvo hormona trudnoće na matericu se objašnjava kroz:
- Pozitivni efekat na imunološku toleranciju sluznice preme embrionu
- Popravlja se prokrvljenost sluznice
- Poboljšava se sposobnost površinskih ćelija da prihvate embrio
- Smanjuje se tendencija materice ka kontrakcijama, koje bi mogle dovesti do odbacivanja embriona
- Porasta broj receptora hormona trudnoće u sluznici materice, a ovaj hormon igra vodeću ulogu pri nidaciji
Ispiranje materice sa 500 jedinica hCG-a radi se neposredno nakon vađenja jajnih ćelija i integrisano je u ovaj postupak. Nisu vam dakle potrebni nikakvi dodatni termini. Do sada nisu posmatrane nikakve komplikacije kao posljedica ispiranja materice sa hCG hormonom, niti postoje predpostavke, da bi ovaj postupak u bilo kom smislu mogao da šteti embrionima.